- upjs.sk - Power point Sclerosis Multiplex
- jfmed.uniba.sk - Publikationer från Jessenius medicinska fakultet, Sclerosis Multiplex
- solen.sk - De första symptomen på Multiplex skleros och vikten av tidig behandling, Doc. MUDr. Vladimír Donáth, PhD. från II. neurologiska kliniken vid SZU och FNsP F. D. Roosevelt, Banská Bystrica.
- solen.sk - MULTIPLEX OCH AUTOIMMUNE CLEROSIS MULTIPLEX OCH AUTOIMMUNE CLEROSIS MULTIPLEX OCH AUTOIMMUNE CLEROSIS MULTIPLEX OCH AUTOIMMUNE CLEROSIS MULTIPLEX OCH AUTOIMMUNE CLEROSIS, doc. MUDr. MUDr. Eleonóra Klímová, CSc., Institutionen för neurologi, medicinska fakulteten, Košice-universitetet
- solen.cz - Ny prospektiv behandling av multipel skleros, doc. MUDr. Vladimír Donáth, CSc. och MUDr. Silvia Laurincová, II. neurologiska kliniken SZU, FNsP F. D. Roosevelt, Banská Bystrica
- urologiepropraxi.cz - Sclerosis multiplex och manlig fertilitet, doc. MUDr. MUDr. jozef Marenčák, PhD, Bratislava
- solen.sk - Multipel skleros och behovet av tvärvetenskapligt samarbete, František Jurčaga, MD, MPH, Centrum för behandling av MS, St Michaels sjukhus, Bratislava
- slovakradiology.sk - Tvärvetenskaplig behandling av patienter med Sclerosis multiplex
Vad är multipel skleros? Vilka är symtomen på multipel skleros?

Sclerosis multiplex eller multipel skleros är en kronisk sjukdom i det centrala nervsystemet. Det är den vanligaste inflammatoriska-degenerativa sjukdomen i nervsystemet. Den drabbar cirka 2,5 miljoner människor i hela världen.
De vanligaste symtomen
- Missnöje
- Störningar i talet
- Smärta i ögat
- Frekventa trängningar att kissa
- Depression - nedstämdhet
- Dubbel syn
- Stelhet i musklerna
- Försvaret
- Stickningar
- Erektil dysfunktion
- Koncentrationsstörningar
- Minnesstörningar
- Sväljningsstörningar
- Humörsjukdomar
- Muskelsvaghet
- Muskelkramper
- Kliande hud
- Snurrande huvud
- Tremor
- Utmattning
- Ångest
- Förlust av synfältet
- Förstoppning
- Suddig syn
- Försämring av synen
- Minskad libido
Egenskaper
Det är den vanligaste inflammatoriska degenerativa sjukdomen i nervsystemet. I industriländerna är det en av de vanligaste orsakerna till för tidig invaliditet hos den övervägande unga befolkningen.
Den drabbar cirka 2,5 miljoner människor världen över. Sclerosis multiplex = SM (förkortning används)
Kvinnor drabbas upp till 3 gånger oftare än män. Den högsta incidensen är mellan 25 och 35 års ålder, men diagnosen kan också ställas i barndomen.
Multipel skleros har en specifik geografisk utbredning. Den är vanligast hos den nordiska befolkningen, den så kallade kaukasiska rasen. Å andra sidan är den mycket sällsynt i de södra regionerna runt ekvatorn och hos den svarta befolkningen.
Den senaste tidens folkvandringar runt om i världen har gett intressant information om risken att utveckla multipel skleros när man flyttar från ett land till ett annat. Vid flytt före 15 års ålder gäller risken i det land där personen växte upp. Om flytten skedde efter 15 års ålder motsvarar risken statistiken i det land som personen emigrerade till.
Orsaker
Miljöfaktorerna omfattar bl.a:
- breddgrad
- obehandlade och återkommande infektioner (vanligast Ebstein-Barr-virus, som orsakar infektiös mononukleos)
- stress
- brist på D-vitamin
- rökning
- förändringar i könshormonnivåerna, särskilt under postnatalperioden, vilket kan förklara den högre förekomsten hos kvinnor
Multipel skleros är inte en medfödd sjukdom. Ingen gen har kunnat påvisas som överför sjukdomen. Genetik spelar dock en roll.
Bevis för detta är den ökade förekomsten i familjer med multipel skleros.
Hos förstagradssläktingar är risken för en diagnos av multipel skleros 10 till 50 gånger högre än i familjer utan sjukdomen.
Om en av enäggstvillingarna diagnostiseras med multipel skleros är risken för att den andra tvillingen drabbas av sjukdomen upp till 30 procent.
För att kunna diskutera denna sjukdom ytterligare bör vi förklara några obekanta termer.
Lymfocyter
Det finns två typer.
Typer av lymfocyter:
- T-lymfocyter
- B-lymfocyter
T-lymfocyter är vita blodkroppar som finns i thymus, blodet och lymfkörtlarna.
Baserat på vissa igenkänningsfunktioner kan de identifiera ett skadedjur och attackera det. De kallar också på andra inflammatoriska celler för att få hjälp. Det är så inflammation uppstår.
B-lymfocyter bildas i benmärgen. När de stöter på en patogen blir de plasmaceller som bildar antikroppar. Dessa kan effektivt förstöra patogenen.
Båda typerna av lymfocyter spelar en roll vid multipel skleros.
Autoimmuna sjukdomar
Vid autoimmuna sjukdomar känner lymfocyterna igen sina egna vävnader som främmande och startar en attack mot dem.
Under individens utveckling ser man till att de flesta lymfocyter som skulle känna igen den egna vävnaden som främmande förstörs i tid. Därmed når de inte lymfkörtlarna och blodet.
Lymfocyter som inte har blivit strikt utvalda försätts i viloläge. De kan inte föröka sig. Men under vissa omständigheter aktiveras de.
De kan aktiveras av de olika miljöfaktorer som vi nämnde ovan.
Myelin
Lipoprotein är det feta höljet på en nerv.
Detta hölje täcker nervfibrer i både det centrala och perifera nervsystemet.
Det är ett mycket användbart hölje. Förutom att skydda möjliggör det snabb överföring av information i nerven. När detta hölje går förlorat, går nervfunktionen förlorad.
Nerver i periferin, t.ex. i händer och fötter, täcks av så kallade Schwann-celler. I ryggmärgen och hjärnan bildar oligodendrocyter myelinceller.
Lymfocyter färdas till hjärnan och ryggmärgen
Det centrala nervsystemet skiljs från resten av kroppen av blod-hjärnbarriären. Man kan tänka sig blod-hjärnbarriären som ett såll med mycket små maskor som nästan inte släpper igenom några molekyler.
Eftersom hjärnan är ett av de viktigaste och känsligaste organen ser detta skydd till att främmande ämnen, giftiga ämnen och vissa läkemedel inte kommer in i hjärnan. Det förhindrar också onödiga inflammatoriska reaktioner.
Aktiverade lymfocyter producerar inflammatoriska ämnen som kallas cytokiner, särskilt IL-2, INF-γ, TNF-α.
Dessa cytokiner gör att blodkärlens endotel förändras. Endotelet blir mer "klibbigt". Lymfocyter kan lättare tränga in i blodkärlen. De börjar producera proteolytiska enzymer som etsar sönder blod-hjärnbarriären, bryter dess skyddsfunktion och tränger in i hjärn- och ryggmärgsvävnaden.
Här utlöser de en inflammatorisk reaktion.
Därefter tränger ospecifika T- och B-lymfocyter in i den trasiga blod-hjärnbarriären. De kan bosätta sig där och producera antikroppar.
T-lymfocyternas roll
T-lymfocyternas aktivering sker i lymfkörtlarna. Här möter T-lymfocyten de celler som presenterar patogenen för den. T-lymfocytens receptor känner igen den. Detta aktiverar den, redo att inleda en attack.
Den sålunda initierade T-lymfocyten förflyttar sig till CNS där den utlöser ett inflammatoriskt svar. Målet för autoreaktiva T-lymfocyter är nervfibrernas myelinhölje, som bildas av oligodendrocyter.
Den viktigaste byggstenen i myelin är myelinbasprotein. Aktiverade T-lymfocyter är riktade mot detta. MBP har en liknande struktur som EBV, HHV-6, HBV etc.
När lymfocyterna i kroppen redan är aktiverade och riktade mot dessa virus är det mycket troligt att T-lymfocyten kommer att missta MBR för viruset och börja förstöra det.
De cytokiner som kallas in producerar giftiga mediatorer som skadar myelinet. Fler och fler giftiga ämnen börjar frigöras från det skadade myelinet, vilket främjar inflammation och förstör dess omgivning.
Den onda cirkeln av spridd inflammation fortsätter.
B-lymfocyternas roll i patogenesen av multipel skleros
Deras roll i patogenesen av multipel skleros är mångsidig. De producerar antikroppar (intracerebrala IgG, som vanligtvis är oligoklonala), cytokiner (proinflammatoriska TNFα och IL-6 och antiinflammatoriska IL-10). De är potenta antigenpresenterande celler.
Bildning av ett inflammatoriskt fokus
Eftersom den inflammatoriska reaktionen är riktad mot myelin sker destruktion av myelin i den inflammatoriska bädden.
Den inflammatoriska reaktionen varierar i omfattning. Den är vanligtvis avgränsad. Nervfibrerna skadas och bryts ned.
Mekanismen för degenerering av nervfibrer, särskilt axonet, är inte klarlagd.
Vi vet dock att en demyeliniserad nervfiber förlorar sin förmåga att leda en elektrisk ström. Den skadade nervfibern känns igen av lymfocyter, som kan skära av fibern med hjälp av så kallade perforiner.
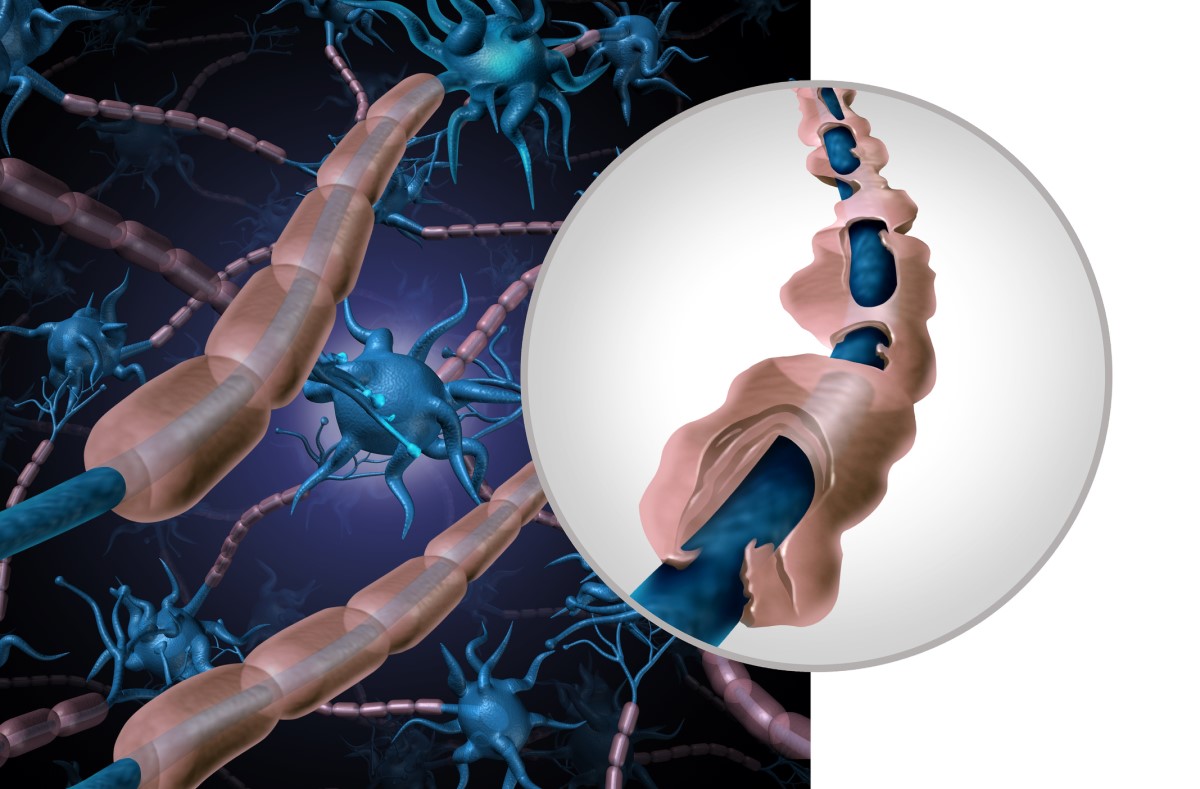
Mängden och fördelningen av inflammatoriska avlagringar, så kallade plack, är individuell.
Typiskt för multipel skleros är fördelningen runt hjärnventriklarna, dvs. periventrikulärt. Avlagringarna är ordnade i ett karakteristiskt mönster som kallas Dawsons fingrar.
De bildas också strax under hjärnbarken (juxtrakortikalt), under tentoriet i de nedre delarna av hjärnan eller i den cervikala ryggmärgen.
Regenerering av skadade nervfibrer i CNS är tyvärr inte möjlig.
Det råder brist på tillväxtfaktorer och ärret bildas snabbt. Förlusten av fibrer är därför irreversibel.
Reparation av det skadade myelinet är endast möjligt i början av sjukdomen. Det nybildade myelinet är dock tunnare och kortare. Upprepade inflammatoriska reaktioner och destruktiva processer i myelinet skadar oligodendrocyterna. Cellens regenerativa förmåga går därmed helt förlorad med tiden.
Denna process leder till permanent funktionsnedsättning hos patienten.
symtom
Synstörningar som första symptom på multipel skleros
Det vanligaste första symptomet på multipel skleros är optikusneurit.
Det manifesteras vanligtvis av ensidiga synstörningar. Störningen kan åtföljas av smärta bakom ögat eller smärta vid laterala rörelser av ögat. Det finns två typer av optikusneurit, nämligen extraokulär och intraokulär.
Detta är en retrobulbär nervpåverkan. Det innebär att den inflammerade och demyeliniserade nerven ligger bakom näthinnan. På grund av detta finns det en diskrepans mellan de oftalmologiska fynden och patientens klagomål. Patienten klagar över synfältsstörningar, ibland en känsla av suddig syn eller till och med synförlust.
Ögonläkaren ser dock ingen uppenbar försämring av ögonfunktionen vid den oftalmoskopiska undersökningen.
Om andra kranialnerver, t.ex. de som innerverar ögonmusklerna, också är demyeliniserade kan patienterna drabbas av dubbelseende (dvs. diplopi).
Yrsel, balansrubbningar, skakningar i armar och ben, talrubbningar
Involvering av lillhjärnan manifesteras genom försämrad samordning av rörelser.
Tremor i extremiteterna kan också förekomma. Patienterna uppfattar det som en oförmåga att utföra mer känsliga rörelser.
Skador på andra delar av lillhjärnan, de så kallade utvecklingsmässigt äldre delarna, leder till en känsla av osäkerhet i rummet och svårigheter att hålla balansen.
Patienterna lider av dysmetri, vilket yttrar sig i att de inte kan sikta exakt, t.ex. att de inte kan träffa nyckelhålet, sträcka sig efter föremål, träffa ögat när de rör vid ansiktet osv.
Talstörningar inkluderar så kallat cerebralt eller chanterat tal, dysartri eller sluddrigt tal.
Svaghet och domningar i extremiteterna eller frekvent snubblande
Andra symtom på multipel skleros är känselstörningar och central pares. Pares är svaghet i extremiteterna i samband med spasticitet. Pares kan vara av varierande grad. Det kan finnas mild svaghet vid ansträngning, vilket kan upplevas som snubblande på långa promenader, eller att man inte klarar normala rutter vid vandring eller sport.
Den allvarligaste graden är fullständig immobilisering av extremiteten.
Urinvägsbesvär och svårigheter i sexuallivet
För patienten är störningar i sfinkterfunktionen särskilt obehagliga.
Spontant nämner inte läkare dem. Många läkare är oroliga för frågor som skulle sätta en ung patient på prov. De vanligaste är urinvägsbesvär. Dessa inkluderar så kallad imperativ miktion, dvs. plötsligt behov av att urinera med rädsla för att bli våt, oförmåga att urinera, frekventa och upprepade urinvägsinfektioner eller urininkontinens.
Upp till 60 % av alla män lider av erektil dysfunktion.
Urologisk-neurologiska sjukdomar är en av de allvarligaste faktorerna bakom försämrad livskvalitet hos patienter med kroniska neurologiska sjukdomar.
Gastrointestinala störningar
Allvarliga symtom inkluderar sväljsvårigheter eller dysfagi. De innebär aspiration av oralt innehåll (vätskor, mat) i lungorna.
Dessutom lider patienter ofta av vaga förnimmelser i buken tillsammans med kramper eller smärta. De är förknippade med nedsatt tarmfunktion och motilitet. Obstipation (förstoppning), diarré, svårigheter att passera avföring eller oförmåga att defekera tillräckligt är inte ovanliga.
Om psykisk hälsa och känslomässiga svårigheter vid multipel skleros
Efter en diagnos av multipel skleros är patienterna i chock.
Läkaren kan inte förklara för dem exakt hur de själva har orsakat sjukdomen, vad de har gjort för fel i livet, att de inte har ärvt sjukdomen eller fått den.
Ändå informeras de om det snabba förloppet och behovet av långtidsbehandling. De upptäcker att behandlingen inte kommer att bota sjukdomen helt och hållet utan bara bromsa förloppet.
Mycket ofta surfar de på Internetportaler och läser berättelser om unga människor som kort efter sin diagnos tvingats sitta i rullstol.
En till synes olöslig situation leder till ångest, depression och känslomässiga svängningar.
I de senare stadierna av sjukdomen tillkommer kognitiv försämring, svårigheter med tänkande, minne och beteende.
Situationen förvärras av patologisk trötthet, som patienterna lider av från början av sjukdomen.
Det är typiskt för multipel skleros att tröttheten förvärras vid varmt väder. Patienterna har mycket svårt att tolerera ökade omgivningstemperaturer.
För att kunna övervaka sjukdomsutvecklingen mer effektivt och kvantifiera funktionsnedsättningen och symtomens svårighetsgrad vid multipel skleros har den så kallade Kurtzke Disability and Severity Scale (EDSS) utvecklats.
Denna skala bedömer försämringen av sju funktionella neurologiska system.
Dessa system är:
- syn
- motorik
- bålfunktioner
- cerebellära funktioner
- Sfinkter
- sensoriska svårigheter
- Kognitiva funktioner
- trötthet
Läkaren bestämmer vilken typ av behandling som ska väljas baserat på EDSS-värdet. Han eller hon tittar på hur stabil sjukdomen är eller om den fortskrider trots behandling.
Diagnostik
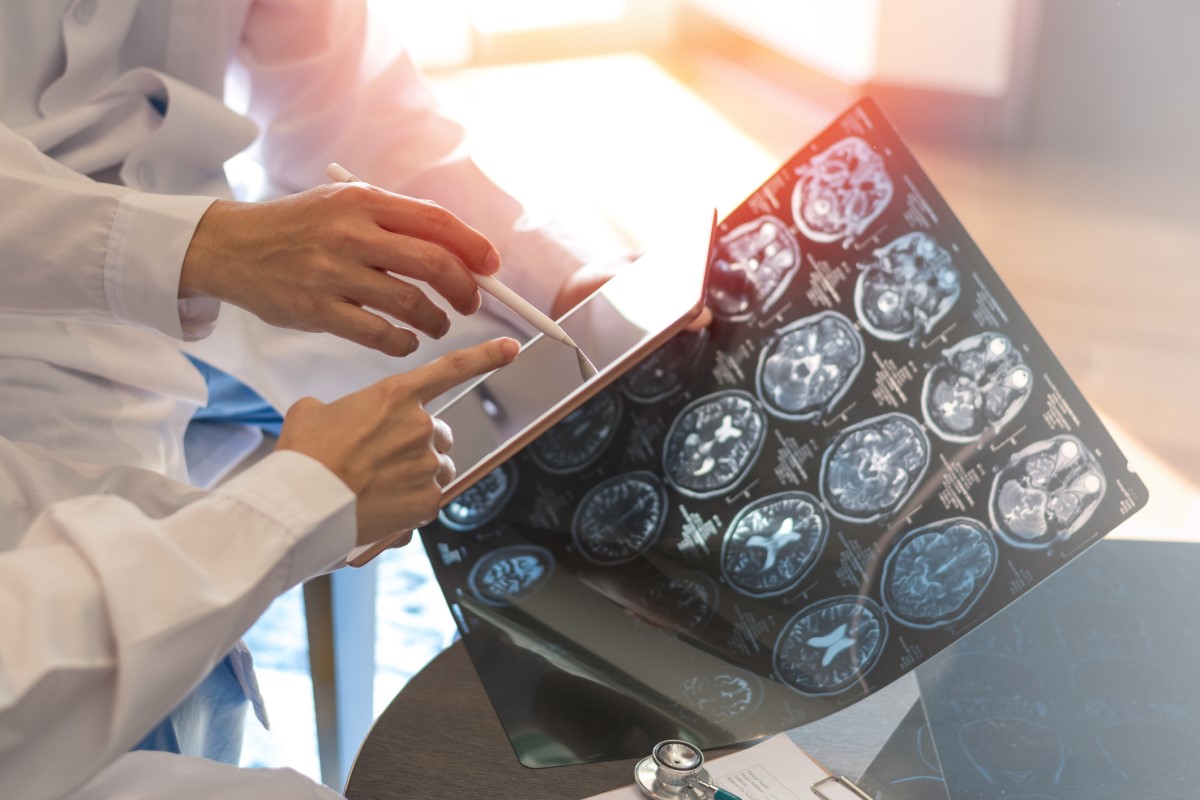
Avbildning med magnetisk resonans
Magnetisk resonanstomografi (MRT) av hjärnan och ryggmärgen är en av de mest avslöjande undersökningarna.
Denna bildundersökning visar demyeliniserande lesioner som kallas plack.
Fynden är ganska typiska. De omfattar multipla hyperintensiva (lysande) foci i typiska områden i hjärnan. De finns oftast runt ventriklarna, under hjärnbarken, i hjärnstammen, i lillhjärnan, på synnerverna eller i ryggmärgen.
Det är viktigt att observera desatureringen av lesionerna efter administrering av kontrastmedlet gadolinium. Denna så kallade lesionsförstärkning indikerar en färsk lesion. Detta visar hur allvarlig sjukdomen eller krampanfallet är.
Lumbalpunktion
Undersökning av cerebrospinalvätskan är en väsentlig del av den diagnostiska processen.
Detta görs genom lumbalpunktion.
Framför allt unga patienter är rädda för detta ingrepp, men om de vägrar att göra det bromsar det upp och förhindrar ytterligare diagnos och i slutändan behandling.
Det är en relativt enkel invasiv procedur som utförs av erfarna neurologer.
Det tar cirka 5 till 10 minuter och kan utföras i patientens rum eller i undersökningsrummet.
Efter ingreppet är det viktigt att följa en post-lumbar regim. Regimen omfattar 24 timmars sängvila i horisontellt kroppsläge, rikligt med vätska och intag av koffeinhaltiga drycker eller tabletter.
Förutom den grundläggande biokemiska och cytologiska bilden ger laboratorieutvärdering av lysatet bevis på intratekal syntes av immunglobulin (IgG) genom isoelektrisk fokusering (IEF). Detta test är visserligen ospecifikt, men ger positivt resultat hos mer än 90% av patienterna med multipel skleros.
En viktig faktor är förekomsten av minst två oligoklonala IgG-band som endast finns i lymfocyterna och saknas i serum. Detta tyder på ökad lymfocytaktivitet i CNS.
En definitiv diagnos av multipel skleros måste uppfylla de så kallade McDonald-kriterierna.
Dessa har reviderats upprepade gånger, senast 2017. De beskriver den så kallade spridningen i rum och tid, vilket indikerar sjukdomsprogression.
Spridning i rummet innebär att nya demyeliniserande lesioner finns på väldefinierade platser på MR-undersökningar.
Spridning över tid indikerar en situation där nya demyeliniserande lesioner finns men också är inflammatoriska.
Den nya definitionen av McDonald-kriterierna inkluderar i spridningen i tiden ett positivt likvorfynd, dvs. en påvisad oligoklonal komponent eller intratekal syntes av immunoglobulin typ G (IgG). Detta fynd är också ett tecken på inflammatorisk aktivitet i CNS.
Enligt dessa kriterier kan diagnosen multipel skleros fastställas vid den första magnetresonanstomografin (MRT). Å andra sidan bör det noteras att det inte finns något 100% tillförlitligt test för att bekräfta eller utesluta diagnosen multipel skleros.
Undersökning av framkallade potentialer
Detta är en objektiv och icke-invasiv diagnostisk metod som används för att upptäcka kliniskt tysta CNS-lesioner.
Framkallade potentialer är svaret från CNS på ett väldefinierat stimulus i periferin.
De återspeglar kvaliteten på spridningen av spänning och information genom nervbanorna.
Följande typer kan särskiljas:
- visuella (VEP)
- somatosensoriska (SEP)
- auditiv hjärnstam (BAEP)
- motoriskt framkallade potentialer (MEP)
Vid multipel skleros är fyndet en långsammare ledning eller fullständig blockering av överföringen av excitation genom nervbanan, en förändring i formen eller frånvaro av den typiska vågformen.
Differentialdiagnos av multipel skleros
Det finns många andra sjukdomar än multipel skleros med demyeliniserande förändringar i hjärnan. De kan likna och efterlikna multipel skleros i sitt förlopp och sina symptom.
Den korrekta diagnostiska slutsatsen av multipel skleros innebär uteslutning av dessa vanligaste sjukdomar:
- Paraneoplastiska syndrom
- Tumörer i hjärnan eller ryggmärgen
- Lymfom i CNS
- Discepati med kompression av den cervikala eller thorakala ryggmärgen
- Arteriovenösa vaskulära missbildningar
- Neuroborrelios
- Vaskulit i CNS
- Reumatoid artrit
- Ärftliga spinala/spinocerebellära ataxier
- Leukodystrofi med debut i vuxen ålder
- Mitokondriella sjukdomar
- Stroke
- Brist på vitamin B12 och folat
- Celiaki
- Hepatit B
- Fabrys sjukdom
- Tyreopati
- Hematologiska sjukdomar (trombofili, monoklonal gammopati, antifosfolipidsyndrom)
- Posttraumatisk demyelinisering
Kurs
Kliniskt isolerat syndrom (CIS) är den allra första attacken, den första episoden av neurologiska symtom. Det orsakas av en demyeliniserande lesion i CNS som påverkar centra i hjärnan och ryggmärgen på den plats som kan hänföras till sjukdomen.
Dessa första symtom måste vara i minst 24 timmar.
I de flesta fall utvecklas en definitiv form av multipel skleros under den följande perioden, oftast den skovvis förlöpande formen av multipel skleros. Det är mycket viktigt att känna igen CIS tidigt och att påbörja behandling så snart som möjligt.
Definitiv multipel skleros delas in i flera former baserat på förloppet
1. Relapserande-remitterande form av multipel skleros (RRSM)
Förekommer i cirka 85 procent av fallen.
Den kännetecknas av så kallade attacker av sjukdomen. Efter att symtomen har försvunnit genom akut behandling (oftast kortikosterapi) är patientens kliniska tillstånd helt eller tillräckligt korrigerat. Detta följs av en period av varierande längd utan symtom, som kallas remission.
Denna fas med omväxlande attacker och en period av remission varar i ungefär 10 till 15 år.
Den kan sedan utvecklas till den sekundära kroniska progressiva formen (SPSM).
2. Sekundär progressiv form av multipel skleros (SPSM)
Efter varje ataxi inträffar endast ofullständig remission. Det kliniska tillståndet förvärras gradvis, involveringen av de enskilda neurologiska områdena fördjupas och patientens funktionshinder blir mer uttalat (EDSS-värdet ökar).
Diagnosen SPSM ställs retrospektivt baserat på förekomsten av progressiv försämring efter det inledande förloppet av RRSM.
3. Primär progressiv form av multipel skleros (PPSM)
Cirka 10 % av patienterna upplever en ihållande klinisk försämring från sjukdomsdebuten.
Förloppet är utan attacker, dvs. utan perioder av försämring och efterföljande stillestånd.
Multipel skleros och graviditet
Multipel skleros drabbar vanligtvis unga kvinnor som befinner sig i toppen av sin reproduktiva period. Därför är det naturligt för patienter att vara bekymrade över graviditetsförloppet. Hur påverkar sjukdomen graviditet, sex månaders ålder eller amning?
En av de viktigaste frågorna är om graviditet är förenligt med behandling av multipel skleros och möjligheten att föda en frisk nyfödd.
Multipel skleros i sig ökar inte risken för komplikationer under graviditeten.
Fortsatt behandling kan utgöra en risk. Därför bör alla patienter med DMT prioritera en planerad graviditet och konsultera sin neurolog i förväg.
Tidigare rekommenderades inte graviditet för patienter med multipel skleros på grund av den ökade risken för återfall.
Enligt vissa författare anses graviditet numera snarare vara en skyddsfaktor för sjukdomsprogression. Detta förklaras av den så kallade feto-uterina immunotoleransen.
Det sker en minskning av aktiviteten hos proinflammatoriska Th1-lymfocyter och en ökning av aktiviteten hos antiinflammatoriska Th2-lymfocyter.
Hos gravida kvinnor med multipel skleros fanns inga signifikanta skillnader i gestationslängd, fosterutveckling eller födelsevikt hos det nyfödda barnet. Den specifika typen av förlossning (naturlig eller kejsarsnitt) beror på de neurologiska och gynekologiska fynden hos varje patient.
Användning av epiduralanestesi är inte kontraindicerad.
Den mest riskfyllda perioden med avseende på incidensen av återfall inträffar 3-6 månader efter förlossningen.
På grund av den höga nivån av prolaktin, som har en proinflammatorisk effekt och ökar risken för återfall, rekommenderas inte amning i mer än 4 månader.
Från den 6:e månaden efter förlossningen bör kvinnan återuppta behandlingen med det DMT som hon tog före graviditeten.

Multipel skleros och vaccination
Vaccination är en viktig milstolpe i mänsklighetens historia. Det har en oersättlig plats i förebyggandet av smittsamma infektionssjukdomar. Därför är frågan om lämpligheten av dess användning i sjukdomar som bär autoimmuna drag, såsom multipel skleros, legitim.
För det första finns det ett risk-nyttoförhållande.
Vaccination med vacciner som innehåller icke-levande stammar innebär inte någon hög risk för negativa effekter. Däremot kan vacciner med levande försvagade mikroorganismer innebära en risk för infektion hos personer med nedsatt immunförsvar.
DMT-läkemedel som används vid behandling av multipel skleros kan minska vaccinets effekt eller öka risken för infektiösa komplikationer.
Vaccination bör därför ske med försiktighet och en individuell bedömning av patientens tillstånd, immunprofil och sjukdomsaktivitet bör göras. Om vaccination är nödvändig rekommenderas användning av icke-levande vacciner.
Om ett allvarligt återfall inträffar är det nödvändigt att vänta minst 4-6 veckor på en period av remission.
Hur det behandlas: Sclerosis multiplex - Multipel skleros
Hur behandlas multipel skleros? Ju förr desto bättre...
Visa merTelevízna relácia o roztrúsenej skleróze
Multipel skleros behandlas av
Andra namn
Intressanta resurser
Relaterat