- solen.sk - Diagnostik av osteoporos, Zdenko Killinger et al.
- solen.sk - Sekundär osteoporos, Soňa Tomková och Danica Telepková
- solen. sk - Osteoporos och livskvalitet, Lucia Masaryková et al.
- solen.sk - Farmakologisk behandling av osteoporos, Daniel Čierny et al.
- casopisvnitrnilekarstvi.cz - Osteoporos hos premenopausala kvinnor, Juraj Payer et al.
- prolekare.cz - Inverkan av vitamin K på muskuloskeletal hälsa hos postmenopausala kvinnor, Jan Rosa och Mária Stančíková.
- nia.nih.gov - Osteoporos
- medicalnewstoday.com - Vad du bör veta om osteoporos, Brenda B. Spriggs
- accessmedicine.mhmedical.com - Osteopeni, Paul A. Fitzgerald
- ncbi.nlm.nih.gov - Osteopeni, Matthew Varacallo et al.
- pubmed.ncbi.nlm.nih.gov - Postmenopausal osteoporos: de senaste riktlinjerna, Rod Marianne Arceo-Mendoza.
- josr-online.biomedcentral.com - Den globala prevalensen av osteoporos i världen: en omfattande systematisk granskning och metaanalys, Nader Salari et al.
- science.org - Benmetabolism och osteocyternas evolutionära ursprung: ny tillämpning av FIB-SEM-tomografi, Yara Haridy et al.
- ncbi.nlm.nih.gov - Osteoblast-Osteoclast communication and Bone Homeostasis, Jung-Min Kim et al.
- medicalnewstoday.com - Bidrar koffein till osteoporos, Jessica Caporuscio
OSTEOPOROSIS: När skelettet försvagas och behandlingen är svår. Vilka är orsakerna, symtomen och konsekvenserna + tips för förebyggande åtgärder?

Osteoporos orsakar försvagning och bräcklighet i skelettet. Det är en tyst sjukdom som utvecklas gradvis. Vilka löper risk att drabbas? Vilka är symtomen och hur behandlas de?
De vanligaste symtomen
- Missnöje
- Smärta i bröstet
- Ledsmärta
- Smärta i armar och ben
- Nervsmärta
- Puckeln
- Smärta i ben
- Stelhet i musklerna
- Patologisk fraktur
- Ryggsmärta
- Benförtunning
- Utmattning
Egenskaper
Osteoporos är en av de mest utbredda sjukdomarna i det stödjande systemet. Den orsakar försvagning och bräcklighet i benen till den grad att även normal rörelse eller ansträngning kan orsaka en fraktur.
Det är en tyst och progressiv sjukdom som avsevärt minskar livskvaliteten.
Eftersom behandlingen av osteoporos är komplex är det viktigt att vara noga med förebyggande och tidig upptäckt.
Vem löper risk att drabbas av osteoporos, vilka är symtomen och vad ska man göra (inte göra) om man utvecklar sjukdomen?
De grundläggande byggstenarna i ben är benceller och en intercellulär substans - benmatris.
Benmatrix består av ett kollagennätverk, icke-kollagena proteiner och mineralämnen som huvudsakligen representeras av kalcium. I mindre utsträckning består mineralämnena också av fosfor och magnesium.
Osteoporos är en sjukdom som kännetecknas av betydande förlust av benmatrix, ökad benskörhet och därmed hög risk för frakturer.
År 1830 upptäckte den franske patologen Jean Lobstein att varje ben har porer. Han observerade också tydliga skillnader i storleken på dessa porer, särskilt hos äldre kvinnor. Han kallade ben som hade större porer för porösa. Han gav sjukdomen namnet osteoporos (osteo = ben, porosis = porös).
Är det verkligen bara kvinnor som drabbas?
Nej, det gör det inte.
Även om osteoporos är något vanligare hos kvinnor, är män inget undantag.
Man kan göra en distinktion baserat på vad som orsakat osteoporosen:
- Primär osteoporos
- sekundär osteoporos
1. Primär osteoporos
Primär osteoporos är mycket vanligare än sekundär osteoporos. Den är förknippad med förändringar i benmetabolismen på grund av kroppens naturliga åldrande.
Vi är bekanta med primär osteoporos:
- en typ som kallas postmenopausal, som endast förekommer hos kvinnor efter klimakteriet
- den senila typen, som också kan drabba män, oftast efter 70 års ålder.
Personer som är korta och smala löper större risk att utveckla osteoporos eftersom de naturligt har mindre benmassa. Benförlust kan ske snabbare till följd av åldrande.
2. Sekundär osteoporos
Sekundär osteoporos är inte relaterad till naturligt åldrande och kan därför förekomma hos unga människor oavsett kön.
Den orsakas av olika faktorer som indirekt (sekundärt) påverkar benmetabolismen.
I följande tabell listas de viktigaste faktorerna som påverkar utvecklingen av sekundär osteoporos
| Genetiskt betingade faktorer | Mutationer i gener för kollagen, vitamin D, östrogenreceptorer etc. |
| Miljöbetingade faktorer | Joniserande strålning, miljöpåverkan |
| Långvarig användning av utvalda typer av läkemedel | Kortikosteroider, antacida (protonpumpshämmare), cytostatika, heparin, högdos sköldkörtelhormoner, metotrexat, medroxiprogesteronacetat, tiazolidindioner, litium, selektiva serotoninåterupptagshämmare (SSRI), antiepileptika m.m. |
| Kroniska sjukdomar | Hypogonadism, hyperparatyreoidism, hypertyreoidism, diabetes mellitus typ I och II, hyperkortikalism, akromegali, hemokromatos, reumatiska sjukdomar, nefropati, homocystinuri, kroniska tarmsjukdomar (ulcerös kolit, Crohns sjukdom, celiaki, laktosintolerans), hematopoetiska sjukdomar, cystisk fibros, levercirrhos, kronisk njursjukdom, cancer, etc. |
| Långvarig överdriven stress på kroppen | Toppidrott, onödig stress |
| Livsstil, näringsbrister | Alkohol, nikotin, överdriven koffeinkonsumtion, kost av dålig kvalitet, ätstörningar, stillasittande livsstil |
En mindre vanlig typ av osteoporos är juvenil osteoporos. Den förekommer hos barn och ungdomar utan känd orsakande faktor. Hos unga vuxna är så kallad idiopatisk osteoporos sällsynt, och orsakande faktor är också okänd.
Orsaker
Vad är benmetabolism?
Förutom att röra sig har benen många andra viktiga funktioner i våra kroppar. De ger mekaniskt stöd åt kroppen, skyddar vitala organ och fungerar som en reservoar för kalcium och fosfat.
För att benen ska kunna utföra dessa funktioner under hela livet måste de kunna anpassa sig till förändringar i den mekaniska belastningen och bibehålla sin integritet och styrka.
Den konstanta metaboliska aktiviteten hos benceller tjänar detta syfte:
- Osteoblaster - Deras huvudsakliga funktion är benbildning och mineralisering.
- Osteoklaster - Deras primära funktion är att förstöra ben genom proteolytiska enzymer.
Benmetabolism är en ombyggnadsprocess där den gamla eller skadade delen av benet avlägsnas och ersätts med nytt ben.
Hela benombyggnadscykeln stimuleras främst av fysisk aktivitet.
Den varar i cirka 4 månader och har 4 faser:
- Aktiveringsfas - Omogna osteoklaster kommer till ytan av det skadade benet.
- Destruktionsfas - Mogna osteoklaster förstör (resorberar) det skadade benet.
- Reverseringsfas - osteoklasterna dör och omogna osteoblaster flyttar in och ersätter det skadade benet
- Nybildningsfas - mogna osteoblaster producerar nytt ben och osteoblasterna mineraliseras gradvis och omvandlas till nya benceller, som gradvis omvandlas till benceller.
För att benuppbyggnadsprocessen ska fungera korrekt måste den osteoblastmedierade benbildningen vara i balans med den osteoklastmedierade bennedbrytningen.
Denna balans regleras strikt av:
- bisköldkörtelhormon
- kalcitonin
- kalcitriol
- östrogener
- tillväxthormon
- insulin
- glukokortikoider
- Sköldkörtelhormoner
- inflammatoriska cytokiner
- Kalciumnivåer
- Vitamin K2-nivåer
- Fosfornivåer
En obalans i benmetabolismen uppstår när någon av dessa regulatorer är bristfällig eller i överskott av olika skäl.
Tabellen visar hur de grundläggande reglerarna av benmetabolismen påverkar bencellernas aktivitet
| Regulator | Osteoklastaktivitet | Osteoblast aktivitet |
Paratyreoideahormon
| ↑ | ↓ |
Kalcitriol (1,25-dihydroxikolekalciferol)
| ↑ | ↓ |
Calcitonin
| ↓ | ingen effekt |
Tyroniner (tyreotropiskt hormon, tyroxin och trijodtyronin)
| ↑ | ↓ |
Östrogener (östradiol, östron och östriol)
| ↓ | ↑ |
Tillväxthormon (somatotropin)
| utan påverkan | ↑ |
Insulin
| utan effekt | ↑ |
Glukokortikoider (kortisol, kortison)
| ↑ | ↓ |
Inflammatoriska cytokiner (IL-1, IL-2, IL-6, IL-12, TNF-α och andra).
| ↑ | ↓ |
Hur är kalcium, vitamin D och vitamin K2 relaterade?
Benen är kroppens största kalciumreservoar. Kalcium finns i dem i form av hydroxiapatit, kalciumvätefosfat och kalciumkarbonat.
För att kalcium från kosten ska nå skelettet krävs närvaro av
- den aktiva formen av vitamin D (kalcitriol)
- vitamin K2
- osteokalcin
- de andra regulatorer av benmetabolismen som nämns ovan, särskilt parathormon och kalcitonin
Kalcitriol bildas i njurarna från vitamin D3 (kolekalciferol) genom inverkan av parathormon.
Kalcitriol har flera oumbärliga roller i kroppen, varav en är att öka kalciumabsorptionen från tarmarna och minska utsöndringen i urinen.
När kalcium har absorberats av tarmceller (enterocyter) kommer vitamin K2 in i bilden.
Vitamin K2 är en del av ett enzym i vår kropp som kallas gammaglutamylkarboxylas. Detta gör att det kan se till att osteokalcin aktiveras genom en process som kallas karboxylering.
Det karboxylerade osteokalcinet arbetar sedan med kalcitonin för att hjälpa till att bygga in kalcium direkt i skelettet.
Detta innebär att kalcium som tas in i kroppen inte deponeras där det inte ska (t.ex. i blodkärlens väggar). Det kommer att användas så effektivt som möjligt för att bygga upp benmassan.
Osteokalcin är ett protein som produceras av mogna osteoblaster och som är en del av benets matrix. Osteokalcinbildningen främjas av kalcitriol. Enligt nya rön främjar även vitamin A osteokalcinbildningen.
För mer information om vitamin A och dess effekt på skelettet, se här: VITAMIN A för god syn? Var behövs det?
symtom
Gör osteoporos ont?
Inte till en början.
I början av sjukdomen uppträder inga symtom.
Senare kan ospecifik ryggsmärta uppstå, som förvärras vid rörelse, t.ex. ryggsmärta när man ändrar kroppsställning från liggande till sittande.
Det kan också förekomma bensmärta som inte har någon uppenbar orsak, t.ex. utan samband med en tidigare benskada.
Mycket ofta är det allra första tecknet på osteoporos en fraktur när sjukdomen redan är fullt utvecklad.
Frakturer på ben som påverkas av osteoporos uppstår även med mycket litet tryck och i situationer där ett friskt ben inte skulle brytas.
De vanligaste frakturställena är underarmen, ryggkotorna och lårbenet.
Andra symptom på osteoporos som redan har utvecklats inkluderar:
- förlust av kroppslängd
- hopsjunken kroppshållning
- allmän fysisk svaghet
Diagnostik
- visuell undersökning, under vilken patientens fysiska parametrar utvärderas
- mätning av benmineraldensitet - densitometri
- laboratorieblodprover
- konventionell radiologisk undersökning (t.ex. röntgen av ryggkotorna)
Vad är densitometri?
Densitometri är ett smärtfritt test som fastställer benmineraltätheten, benmineraldensiteten (BMD).
Det utförs på en radiologisk poliklinik. För närvarande kan vilken läkare som helst skicka en remiss för detta test.
Du måste uppfylla minst ett av indikationsvillkoren, som inkluderar
- Långvarig östrogenbrist
- Långtidsbehandling med kortikosteroider, antikoagulantia, antiepileptika, immunosuppressiva medel, cytostatika, sköldkörtelhormoner eller andra läkemedel som påverkar benmetabolismen
- BMI < 19
- Kvinnor över 65 år och män över 70 år
- tidigare lårbenshalsfraktur hos föräldrarna
- förekomst av andra kroniska sjukdomar som påverkar utvecklingen av osteoporos
- misstanke om osteoporos från röntgenbilder av ryggraden
- frakturer på grund av otillräckligt trauma och andra symtom som är karakteristiska för osteoporos
Principen för densitometri är mätning av röntgenabsorption i benvävnad.
Resultatet är ett bentäthetsvärde uttryckt i gram mineraliskt material per cm2 ben (g/cm2). Med hjälp av densitometri fastställer läkaren mängden kalcium i ett visst ben.
Vid densitometri bestrålas endast de ben som löper störst risk att frakturera med röntgenstrålar. Den vanligaste metoden för densitometri är dual energy X-ray absorptiometry (DXA).
Den mest exakta bilden av bentätheten ges av central densitometri, som undersöker lårbensryggen och den övre delen av lårbenet (proximala lårbenet).
Densitometriresultat - hur ska man förstå dem?
Det bentäthetsvärde som erhålls från den densitometriska undersökningen måste omvandlas till en T-poäng eller Z-poäng innan en diagnos kan ställas.
T-poängen representerar skillnaden mellan patientens bentäthetsvärde och det genomsnittliga bentäthetsvärdet som uppmätts hos friska unga individer av samma kön.
Tabellen visar graden av osteoporos som definieras av T-score.
| Grad av osteoporos | T-poäng |
| 1. Begynnande osteoporos (osteopeni) | -1 till -2,5 SD |
| 2. Osteoporos | mindre än -2,5 SD |
| 3. Manifest osteoporos | mindre än -2,5 SD + minst 1 inadekvat fraktur |
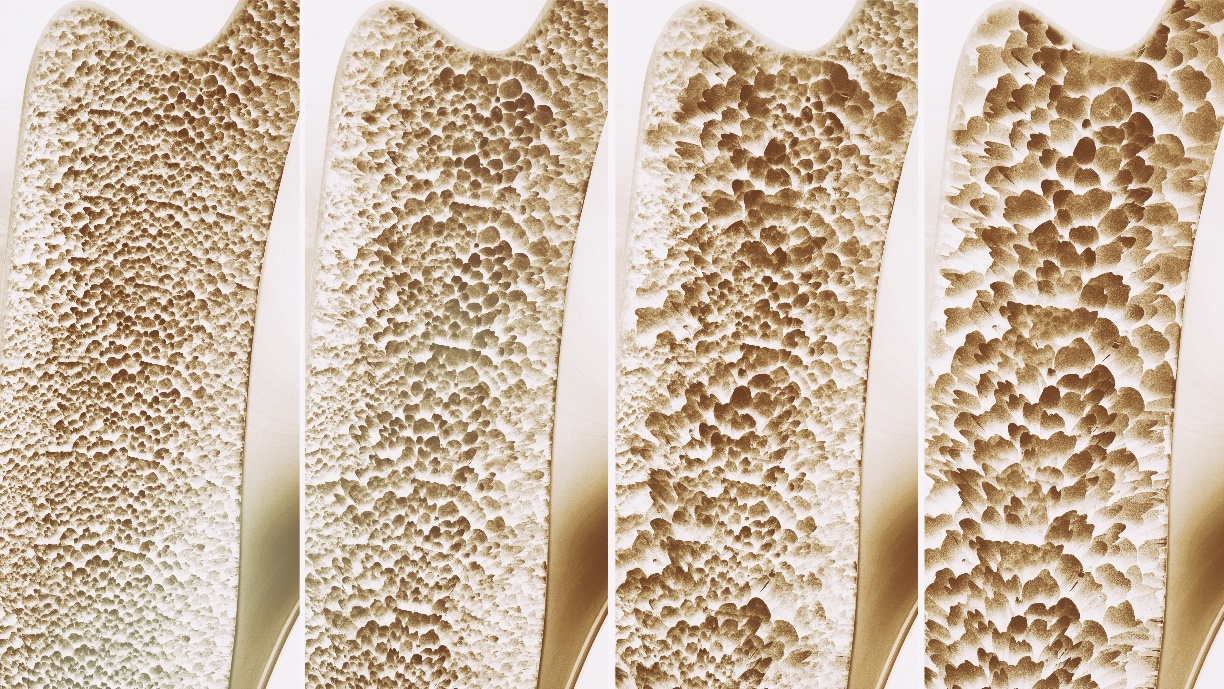
Om T-poängen minskar med bara 1 enhet ökar risken för fraktur upp till det dubbla.
T-poängen bestäms hos alla patienter med misstänkt primär osteoporos, dvs. hos personer över 65 år och hos postmenopausala kvinnor oavsett ålder.
Z-score är en jämförelse mellan patientens T-score och den genomsnittliga T-score hos friska personer av samma kön och ålder.
Ett Z-score på mindre än -2 betraktas som ett varningstecken på minskad bentäthet.
Z-poängen bestäms särskilt hos barn och unga patienter med misstänkt sekundär osteoporos.
Om osteopeni resulterar i...
Ett T-poäng mellan -1 och -2,5 eller ett Z-poäng under -2 innebär minskad bentäthet. Det kallas osteopeni.
Osteopeni leder ännu inte till otillräckliga frakturer eller andra problem som uppstår vid fullt utvecklad osteoporos. Därför anses osteopeni vara ett förstadium till osteoporos eller begynnande osteoporos som ännu inte har några symtom.
Om du har diagnostiserats med osteopeni måste du göra regelbundna densitometriska kontroller. Samtidigt måste du vidta lämpliga förebyggande åtgärder. Förebyggande åtgärder kan ofta förhindra att osteopeni utvecklas till osteoporos.
Trabekulärt benvärde (TBS)
DXA-metoden som används vid densitometrisk undersökning kan också användas för att beräkna den så kallade trabecular bone score, som bedömer kvaliteten på benmassan oberoende av bentätheten.
Den fokuserar på benets mikroarkitektur, dvs. fördelningen av mineraler i specifika delar av benet, oftast i ländryggen.
Baserat på TBS-värdet kan risken för frakturer fastställas. Ett TBS-värde under 1,32 definierar minskad benkvalitet och försämring av benets mikroarkitektur.
FRAX kalkylator för frakturrisk
FRAX (Fracture Risk Assessment Tool) är en datoriserad kalkylator som utvecklats av WHO. Den bedömer den 10-åriga risken för fraktur hos en patient med misstänkt osteoporos.
Det är ett frågeformulär där patienten besvarar 11 grundläggande diagnostiska frågor om riskfaktorer för osteoporos. Om patienten har densitometriska resultat finns det 12 frågor.
Patienten kan fylla i detta frågeformulär kostnadsfritt via webbplatsen sheffield.ac.uk. Det är dock upp till läkaren att tolka resultaten.
Laboratoriemässiga blodprover
Osteoporos kännetecknas av förlust av benmatrix som orsakas av en obalans i benmetabolismen. Det är därför möjligt att bedöma olika biokemiska parametrar i blodet för att återspegla eventuella förändringar i bencellernas metaboliska aktivitet.
Blodprover kan också hjälpa till att utesluta andra sjukdomar som kan ligga bakom utvecklingen av sekundär osteoporos.
Vid diagnostillfället är de markörer som anges i tabellen nedan de viktigaste att bestämma hos en patient med misstänkt osteoporos. De referensvärden som anges är för personer över 50 år.
De markörer som anges i tabellen
| Markör | Förkortning | Provmaterial | Referensvärden |
| Antal blodkroppar | KO | helblod | Diverse |
| Glukos | GLU | helblod | 3,3-5,5 mmol/l |
| Kreatinin | KREA | Serum | Män: 60-100 µmol/l Kvinnor: 50-90 µmol/l |
| Albumin | ALB | Serum, plasma | 36-45 g/l |
| Alkaliskt fosfatas | ALP | Serum, plasma | Män: 0,88-2,13 μkat/l Kvinnor: 0,88-2,35 μkat/l |
| Alaninaminotransferas | ALAT | serum, plasma | Män: 0,23-0,68 Kvinnor: 0,12-0,52 |
| Gammaglutamyltransferas | GMT, GGT | Serum, plasma | Män: 0,25-1,90 μkat/l Kvinnor: 0,18-1,28 μkat/l |
| C-reaktivt protein | CRP | Serum, plasma | < 5 mg/l |
| Reumatoid faktor | RF | serum, plasma | < 30 kIU/ml |
| Antistreptolysin O | ASLO | serum | < 200 IU/ml |
| Glomerulär filtreringshastighet | GF | Serum | > 1,5 ml/s/1,73m2 |
| Elektrofores av protein | ELFO | serum | olika |
| C-terminal telopeptidfragment av kollagen 1 | CTx-1 | Serum | Män: 204,0-504,0 ng/l Kvinnor: 330,0-782,0 ng/l |
| Osteokalcin | OC | Serum | Män: 14,0-46,0 µg/l Kvinnor: 13,0-43,0 µg/l |
| Propeptider av prokollagen 1 | P1NP | Serum | 25,9-43,0 µg/l |
| Fraktioner av alkaliskt fosfatas från ben | bALP | Serum | Män: 23,0-75,0 %. Kvinnor: 20,0-74,0 %. |
| Vitamin D (totalt) | D | Serum, plasma | 60,0-200,0 nmol/l |
| Kalcium | Ca | serum | 2,15-2,51 mmol/l |
| Fosfor | P | serum, plasma | Män: 0,75-1,35 mmol/l Kvinnor: 0,85-1,50 mmol/l |
| Parathormon från bisköldkörteln | PTH | Serum, plasma | 15,0-65,0 ng/l |
| Prolaktin | PRL | Serum | Män: 2,1-17,7 µg/l Kvinnor: 2,0-29,2 µg/l |
| Tyreotropiskt hormon | TSH | Serum | 0,50-5,40 µIU/ml |
| Fritt tyroxin | fT4 | Serum | 11,6-22,7 pmol/l |
| Östradiol (hos kvinnor) | E2 | Serum | Övrigt |
Världsosteoporosdagen infaller den 20 oktober. Under denna dag erbjuder många vårdinrättningar och organisationer kostnadsfria föreläsningar eller undersökningar för att förebygga och tidigt upptäcka osteoporos.
Konsekvenser, prognos
Den allvarligaste konsekvensen av osteoporos är smärtsamma frakturer. När det gäller prognosen är frakturer på lårbenshalsen de farligaste.
Efter en lårbenshalsfraktur dör cirka 20 % av patienterna inom ett år på grund av komplikationer.

Andra konsekvenser av osteoporos är kronisk muskuloskeletal smärta och oförmåga att utföra vissa normala aktiviteter. Detta kan leda till social tillbakadragenhet och psykologiska svårigheter.
Man beräknar att ungefär en av tre kvinnor och en av fem män över 50 år kommer att drabbas av en fraktur till följd av osteoporos. På grund av miljö- och näringsfaktorer (t.ex. brist på solljus, vitaminer etc.) är risken för dessa frakturer i Europa störst i de skandinaviska länderna.
Förebyggande åtgärder
Det du äter när du är ung väntar på dig när du blir gammal...
För alla sjukdomar är grunden för förebyggande åtgärder livsstil, vilket inkluderar en hälsosam kost och motion.
När det gäller osteoporos är det mycket viktigt att inte försumma att bygga upp benmassan från unga år.
Under tonåren är nybildningen av ben större än nedbrytningen av ben. Detta leder till tillväxt. Runt 25 års ålder når vi vad som kallas maximal benmassa. Detta innebär att våra ben vid denna ålder är som bäst. Runt 35 års ålder börjar benmassan att minska naturligt. Andelen benförlust kan variera från en frisk individ till en annan, beroende på genetik, livsstil eller kvaliteten på den benmassa som byggts upp i unga år.
Vad är bra för att bygga upp benmassan?
Först och främst en varierad och högkvalitativ kost som säkerställer ett tillräckligt intag av kalcium, magnesium, B-vitaminer och vitamin K2 från naturliga källor.
Det är också nödvändigt att säkerställa ett tillräckligt intag av D-vitamin, vilket ofta behöver stödjas av lämpliga kosttillskott. När du tar dem är det nödvändigt att följa läkarens eller apotekspersonalens rekommendationer.
Läs också: Bentäthet: vad är hälsosamma värden när de testas och hur kan man öka dem?
Regelbunden motion är också viktigt för att bygga upp benmassan. Träningsintensiteten bör anpassas till ålder och nuvarande fysiska tillstånd. I synnerhet är styrketräning som viktträning det mest effektiva.

Vad ska man vara uppmärksam på?
För att hålla benmassan i bästa möjliga skick måste särskilt följande aktiviteter undvikas:
- stillasittande livsstil
- överdriven sockerkonsumtion, vilket minskar kalciumabsorptionen
- Överdriven konsumtion av animaliskt protein, rött kött och korv, vars ämnesomsättning ökar frisättningen av kalcium från benen.
- överdriven saltkonsumtion, vilket ökar utsöndringen av kalcium
- Alkohol, som minskar kalciumabsorptionen.
- rökning, eftersom nikotin har en negativ inverkan på produktionen av bisköldkörtelhormon och balansen i bencellernas aktivitet genom olika mekanismer
Kaffe och osteoporos - hur är det egentligen?
Inte bara kaffe utan även andra populära koffeinhaltiga drycker har under många år varit svartlistade när det gäller deras inverkan på benhälsan.
Koffeinets negativa effekt på benmetabolismen är främst relaterad till dess diuretiska effekt, men också till dess effekt på vitamin D-receptorer.
Ökad diures (urinproduktion) efter intag av koffeinhaltiga drycker ökar utsöndringen av kalcium i urinen. Effekten på D-vitaminreceptorerna har i sin tur en negativ inverkan på kalciumabsorptionen.
Detta kan vara särskilt problematiskt för personer som konsumerar höga doser koffein och som inte ersätter kalciumförluster med kost, dvs. inte har en balanserad kost.
Därför rekommenderas inte konsumtion av höga doser koffein för att förebygga och behandla osteoporos.
Att dricka kaffe i rimliga mängder (t.ex. 2 koppar per dag som innehåller 8 g kaffe) har dock ingen betydande effekt på osteoporos.
Hur det behandlas: Osteoporos
Behandling av osteoporos: läkemedel, vitaminer och mineraler. Vad mer kan hjälpa?
Visa merOsteoporos behandlas av
Andra namn
Intressanta resurser